|
 |
       |
|

前立腺がんの治療法は、性質、癌の広がり状況、年齢、持病の有無等によって異なります。 前立腺癌に対して、現在行われている主な治療方法は次の通りです。 ・手術療法(ロボット手術ダヴィンチ等) ・放射線療法(トモセラピー等) ・ホルモン療法 ・無治療経過観察 ホルモン剤単独で、前立腺がんを完全に治癒させることは不可能と考えられています。 前立腺がんを完全に駆逐する標準的治療法は、手術(ロボット手術)か放射線治療(トモセラピーなど)のいずれかです。 治療法が選択可能な場合、それぞれの治療法の利点や欠点を理解した上で、納得のいく治療を受けることが大切です。 前立腺癌の手術 手術(前立腺全摘術)により癌を除去する治療です。 癌が前立腺内にとどまっていれば、理論的には100%根治が可能です。 ただし、癌の転移がすでにあれば原則的に適応はありません。また、前立腺外への浸潤があれば、手術後の再発の危険性が高いと考えられます。 手術は全身麻酔で行われ、3~4時間かかります。 手術侵襲はさほど高くはありませんが、全身状態が悪い場合や、危険な合併症がある場合は行われません。 高率に性機能が障害され、性的活動期にある男性には大きな問題となります。 ・前立腺全摘除術 早期がんに対する根治療法で前立腺とともに精嚢を一塊として摘出します。膀胱の出口と尿道とを吻合する手術方法です。 ・神経温存前立腺全摘除術 神経温存前立腺全摘除術は、両側あるいは片側の勃起神経を残す手術法で、勃起障害を発症する可能性は低くなります。 ただし、神経を温存することでがんを取り残す可能性がありますので、その適応は限られます。 前立腺癌の放射線治療 放射線治療の利点としては、手術に比べて侵襲も少なく、治療後のQOL(生活の質)が高いことです。 放射線治療期間中は入院の必要がなく、外来で治療ができますので、日常生活を続けながらの治療が可能です。 放射線治療の副作用としては、頻尿・排尿痛・肛門痛・頻便・下痢などであり、やや重篤なものとしては直腸出血などがあります。 ・強度変調放射線治療(IMRT) 強度変調放射線治療(IMRT)とは、腫瘍部分のみに放射線を集中させ、正常組織への照射を極限まで低減する新技術の一つです。強度変調放射線治療では、複雑な照射をコンピューター管理で超高精度に制御された治療装置により実行します。これにより、従来の照射方法と比較し副作用の軽減が期待されます。 ・小線源治療 小線源治療とは、前立腺の中から癌を治療する方法です。麻酔下で、精巣の付け根から放射線を発する針を100本程度前立腺に埋め込みます(針の長さは約1.1mmと非常に短い)。放射線を外からではなく、中から当てることにより癌を治療します。 ・粒子線治療 粒子線治療は、陽子や重粒子といった小さな粒を加速し病巣めがけて照射することにより治療をおこなう方法です。高線量域を腫瘍の形に合うように作成することにより、がん病巣に線量を集中させることが可能です。 ・高密度焦点式超音波治療(HIFU) 高密度焦点式超音波 (HIFU) 治療は、直腸に挿入したプローベから前立腺に超音波を照射し、早期の前立腺癌を治療する治療法です。 前立腺がんの治療法選択について 前立腺癌は病期によっては、複数の治療法の選択肢があり、治療法選択に影響を与える様々な因子を考慮する必要があります。その中でも、重要なものは下記となります。 1.遠隔転移(骨、リンパ節等)の有無 2.前立腺局所癌浸潤の有無 3.PSA値 4.癌細胞の悪性度 5.生検癌陽性率 6.年齢 全身状態、合併症、社会背景     前立腺がんの治療法 前立腺がんの治療法前立腺がんの治療法には様々な種類があり、患者さまそれぞれの状態を総合的に判断し、治療方法を考えていきます。医療側からは病期に沿って最適と思われる治療方法を、患者さんおよび家族の方々に提示し、治療方法を選択していただくようにしています。 前立腺癌に対して、現在行われている主な治療方法は次の通りです。 ・手術療法 ・放射線療法 (1)外照射 (2)小線源療法 ・ホルモン療法 ・無治療経過観察 その他の治療法では、高密度焦点式超音波療法(HIFU)、前立腺凍結療法、温熱療法等もありますが、保険が効かず研究段階の治療と考えられます。 1~4の治療はそれぞれ特徴があり、癌の病態、進行度、患者さんの全身状態等によって最適の治療が選択されます。 まず、それぞれの治療について説明いたします。  
 
 前立腺がんの手術 前立腺がんの手術手術(前立腺全摘術)により癌を除去する治療です。癌が前立腺内にとどまっていれば、理論的には100%根治が可能です。しかし、あくまでも局所的な治療であり、転移がすでにあれば原則的に適応はありません。 また、前立腺外への浸潤があれば、手術後の再発の危険性が高いと考えられ、術前検査で明瞭な浸潤が確認されれば、適応はないと考えます。 手術は全身麻酔で行われ、3~4時間かかります。順調に経過すれば15~20日程度の入院と考えます。 手術侵襲はさほど高くはありませんが、全身状態が悪い場合や、危険な合併症がある場合は行われません。 また、術後の後遺症(インポテンツ、尿失禁、尿道狭窄による排尿困難)が残る可能性があります。 手術療法後再燃が認められた場合、放射線外照射を行なうことは可能ですが、手術後の放射線治療は副作用が強くなる傾向があり、放射線治療医による慎重な判断が必要になります。 ●前立腺全摘除術 早期がんに対する根治療法で前立腺とともに精嚢を一塊として摘出し、膀胱の出口と尿道とを吻合する手術方法です(図3)。 通常、前立腺全摘除術に先だって骨盤内リンパ節摘出術を行い、リンパ節転移の有無を顕微鏡で検査します。リンパ節転移を認めた場合は、前立腺全摘除術を中止することもあります。 手術は全身麻酔と硬膜外麻酔を併用して行い、多くの場合4~5時間で終了しますが、前立腺周囲への腫瘍浸潤あるいは癒着などのため、さらに長時間を要することもあります。 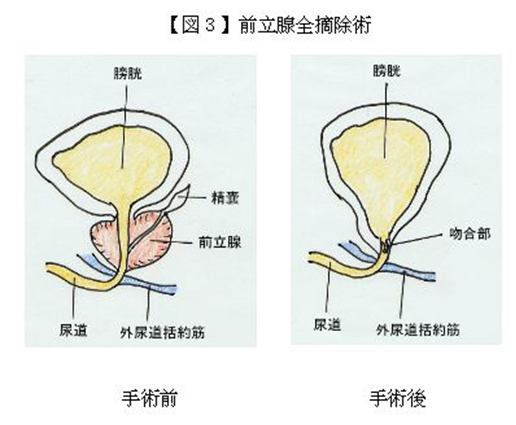
●神経温存前立腺全摘除術 通常の前立腺全摘除術では手術後の勃起障害、射精障害が避けられません。神経温存前立腺全摘除術は、両側あるいは片側の勃起神経を残す手術法で、勃起障害を発症する可能性は低くなります。 ただし、神経を温存することでがんを取り残す可能性がありますので、その適応は限られます。  
   前立腺がんの放射線治療 前立腺がんの放射線治療外照射 高エネルギーX線装置が開発され、前立腺がんにも根治的外照射が適用され、欧米では積極的に用いられるようになりました。近年、前立腺の腫瘍マーカーであるPSAの上昇および低下が腫瘍の増大・縮小と相関していることがわかり、治療評価がPSAで行なうことが可能になりました。I期・II期の前立腺がんに対する成績は、72グレイ以上(グレイ:放射線の量を表す単位)の線量が投与されれば、手術と同等かそれ以上の治療成績が得られたとする報告もあります(図1:Kupelian PA, et al. JCO 2002)。 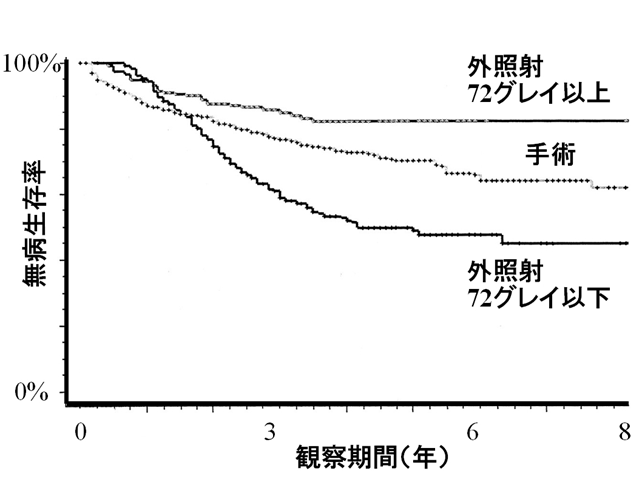 また、手術療法の適応外とされるⅢ期における前立腺がんも放射線外照射は選択可能であり、良好な成績が得られています。
また、手術療法の適応外とされるⅢ期における前立腺がんも放射線外照射は選択可能であり、良好な成績が得られています。前立腺がんの放射線治療のメリット 放射線治療の利点としては、手術に比べて侵襲も少なく、治療後のQOL(生活の質)が高いことです。手術では高率に性機能が障害され、性的活動期にある男性には大きな問題となります。また、手術後に尿失禁が認められることもまれではありません。一方、放射線治療の主な副作用は直腸障害でありますが、放射線治療のほうがQOLを高く保つことができるとされています。その一方で、放射線治療は1ヶ月以上毎日通院する必要があり、負担を感じる場合もあります。 放射線治療期間中は入院の必要がなく、外来で治療ができますので、日常生活を続けながらの治療が可能です。有害事象(副作用)としては、頻尿・排尿痛・肛門痛・頻便・下痢などであり、やや重篤なものとしては直腸出血などがあります。 外照射 次に外照射の方法について、紹介していきます。外照射(体の外から放射線を前立腺にあてる治療法)と一口で言っても、様々な方法があり、用途に合わせた適切な使い方が必要になります。外照射の方法は大きく分けて、均質な放射線をまんべん無く均一に照射する通常照射(Conventional Radiation Therapy: cRT)と、放射線の強さにメリハリをつけ、がんには大量に放射線を照射し、がんではない正常組織には極力放射線を当てないようにする強度変調放射線治療(Intensity-modulated radiation therapy: IMRT)に分けられます。長い間、外照射の主役はcRTでしたが、昨今の科学技術の目覚しい進歩によりIMRTが注目されるようになり、これまで標準的治療として考えられてきた外照射の方法もIMRTに変わりつつあります。 通常照射の方法 従来から行われている放射線外照射は、リニアック(図1)というx線発生装置を用い、前後、左右等、2-6方向から前立腺をめがけて照射します(図2)。多方向から放射線を照射することにより、たくさん放射線があたる正常組織の範囲を狭めることができます。しかし、前立腺がんのように標的となる部分に、直腸などの正常組織が入り組んで存在している場合、それを避けて照射することができません。へこんだ部位への照射が不可能であるため、直腸に重篤な副作用をきたす一歩手前で照射が終了となってしまいます。したがって、場合によっては、がんを駆逐するのに必要な線量を投与できないこともあります。一般的に、前立腺癌を制御するためには72グレイ以上の線量が必要と言われていますが、この通常照射では、治療が難しくなることもあります。この問題を克服するために考え出されたのが、強度変調放射線治療(IMRT)です。
強度変調放射線治療(IMRT)について 強度変調放射線治療(IMRT)とは、腫瘍部分のみに放射線を集中させ、正常組織への照射を極限まで低減する新技術の一つです。強度変調放射線治療では、何万通りの照射方法の中から最適なものを算出し、複雑な照射をコンピューター管理で超高精度に制御された治療装置により実行します。これにより、従来の照射方法と比較し副作用の軽減が期待されます。 強度変調放射線治療の中でも、最も実用化が進んでいるのが前立腺がんです。前立腺がんでは直腸を囲むように腫瘍が存在するため、従来の照射法で高線量を投与した場合には直腸からの大量出血など、副作用をきたす頻度が高くなります。一方、強度変調放射線治療では、凹型の高線領域を作ることが可能であり、直腸を避けながら腫瘍へ高線量を投与することが可能です。前立腺癌に81グレイを照射した場合の直腸出血の発生率は、通常照射法では10%であるのに対し、強度変調放射線治療では2%以下と大幅に減少するという報告があります(Zelefsky MJ, et al. IJROBP;2008;70:1124-9.)。 江戸川病院でのトモセラピーについて トモセラピーとは、強度変調放射線治療を行う専用機として、アメリカで開発されました。現在、前立腺癌の患者数が非常に多いアメリカ、ヨーロッパを中心に、稼動しています。 トモセラピーの装置(図1)には、位置を正確に合わせるためのCTとしての機能も組み込まれており、毎回の照射のたびにCTを撮像し、前立腺やその他の臓器に位置を正確に把握します。 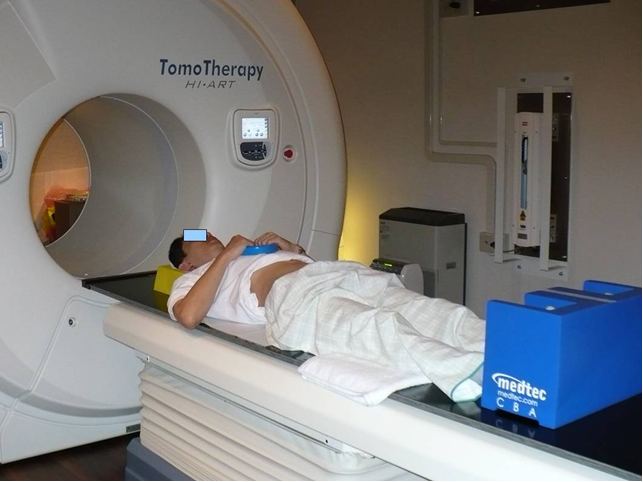
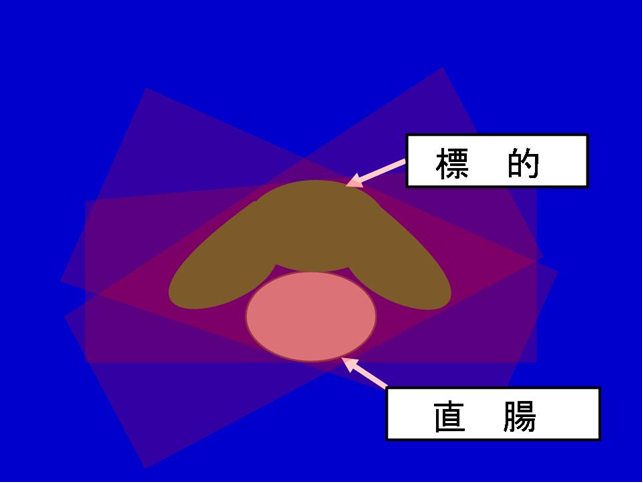
図1 前立腺の位置は、膀胱内の尿の溜まり具合や、直腸内の便やガスの量によって、日々刻々と変化します。毎日前立腺の位置を正確に確認することによってはじめて、ピンポイントで放射線を照射することが可能になります。トモセラピーでのCT撮影は、放射線治療を行う時と同じビームを使って撮影するため(放射線の量は治療時の1/100程度とごく微量です)、機械そのものの誤差は、ほぼゼロといえます。トモセラピーは360度あらゆる方向から、細い放射線ビームを病巣めがけて狙い打つため、正常組織(直腸など)には放射線被曝を抑制し、標的(前立腺)にはたくさんの放射線をピンポイントで当てることができます(図2) 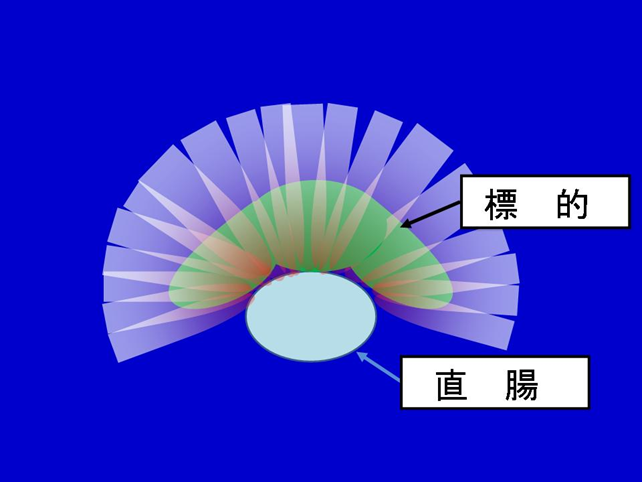 図2 治療計画時に撮影されたCTと、治療直前に撮影されたCTとを重ね合わせ、位置の微調整を行い、照射開始となります(図3)。位置ずれの補正を、同一の寝台上で行うことにより、よりピンポイントに放射線を照射することができます。 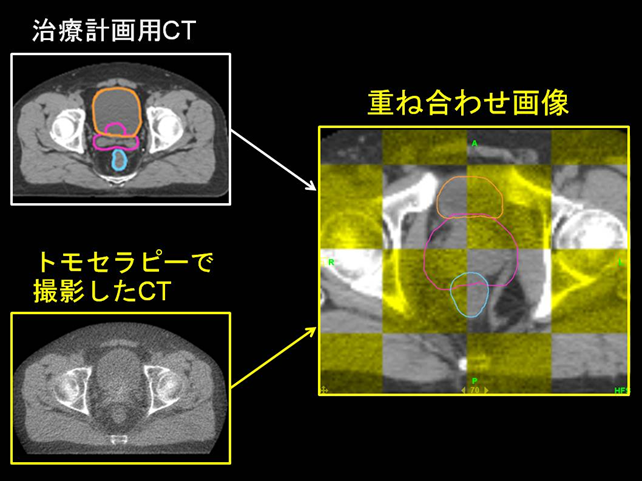 図3 黄色の部分がトモセラピーの時のCT、灰色の部分がトモセラピーの前に撮影された治療計画時のCT。2つの画像を重ね合わせ、標的(ピンク色の部分)にピンポイントで放射線が当たるように、毎日位置の調整を行います。 当院では、これまで主に前立腺癌に対して、トモセラピーによる放射線治療を行ってきました。過去2年間に治療を受けられた約300症例の解析では、軽度の直腸出血を経験された方が5%程度、手術が必要な大量出血が0%、放射線による副作用による死亡例も0%となっています。 小線源治療 前立腺の中から癌を治療する方法に、小線源治療があります。麻酔下で、精巣の付け根から放射線を発する針を100本程度前立腺に埋め込みます。放射線を外からではなく、中から当てることにより癌を治療します。針の長さは約1.1mmと非常に短いため、血管や尿道の中に入り込み、遠くの臓器(肺など)に移動したり、腹腔内に落ちてしまうこともあります。放出する放射線は次第に衰えていき、1年たつとごく微量になりますが、埋め込んだ針は一生そのまま置いたままになります。手術に比べて男性機能などを温存することができ、3日程度の入院で行えるのが長所です。しかし、効果は前立線内に限られ、前立腺被膜を越え浸潤するがんには無効とされています。下記の適応内でしたら根治の可能性は高いと考えられます(単独で行われる永久刺入小線源治療の適応)。
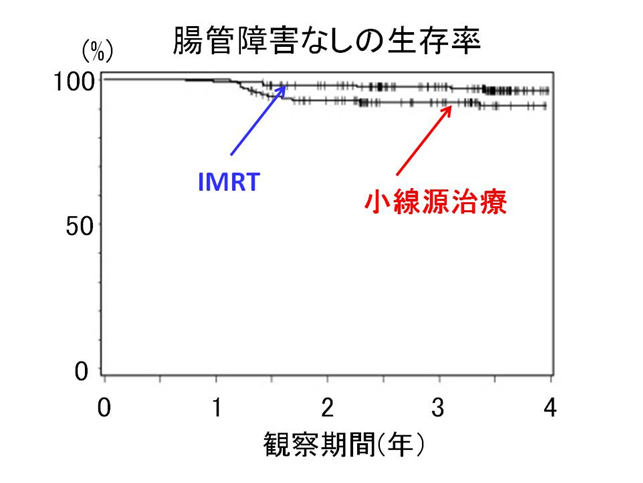
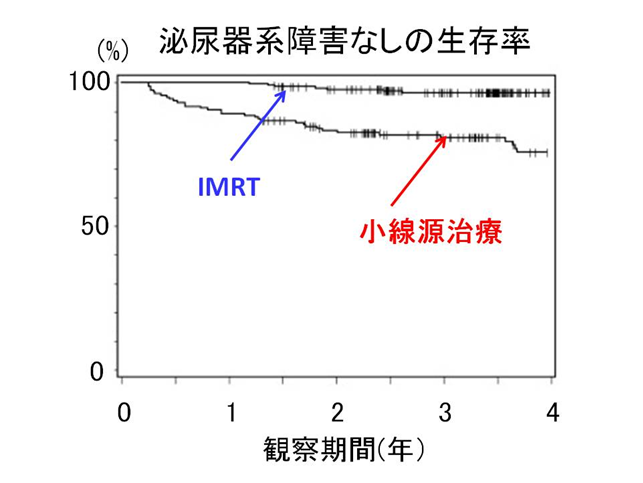
施行後しばらくの間は膀胱や直腸の刺激症状が見られることもありますが、時間がたつと次第におさまってきます。 アメリカのFoxChase癌センターからの報告では、強度変調放射線治療(IMRT)と小線源治療を比較すると、治療効果はほぼ同等かややIMRTの方が良好であり、副作用はIMRTの方が少ないことが示されています (IJROBP2008;71:228)。4年無病生存率がIMRTで99.5%、小線源治療で93.5%であった報告されています。また、中等度以上の腸管への副作用は、小線源治療で7.7%であったのに対してIMRTでは2.4%(図1)、尿路系への障害は小線源治療で19.2%であったのに対してIMRTでは3.5%であり、IMRTの方が治療効果は高く、副作用が低いことが報告されています(図2)。小線源治療は、2-3日で治療できるという利点はありますが、麻酔(全身麻酔あるいは下半身麻酔)が必要で、麻酔を含む一連の治療行為そのものに伴う合併症や、その他さまざまな合併症(放射線を発する針が血管の中に入り込む等)の報告があるため、慎重に治療法の選択を行っています。 *江戸川病院では小線源治療は行っておらず、小線源治療を受けたいと希望される方には、小線源治療が可能な他の施設をご紹介しています。
粒子線治療 粒子線治療は、陽子や重粒子といった小さな粒を加速し病巣めがけて照射することにより治療をおこなう方法です。世界中で広く用いられているX線と異なり、粒子線(陽子線、炭素イオン線など)は、一定の深さで停止し、停止する直前にブラックピークと呼ばれる高線量域を形成します。この高線量域を腫瘍の形に合うように作成することにより、がん病巣に線量を集中させることが可能です。しかし、現在のところ通常のX線と比べて生存率の改善は得られておらず、適応については慎重に判断していく必要があるかもしれません。 *江戸川病院では粒子線治療は行っていませんが、患者様からご希望があれば、粒子線治療を行っている施設をご紹介することは可能です。 高密度焦点式超音波治療(HIFU) 高密度焦点式超音波 (high-intensity focused ultrasound: HIFU) 治療は、直腸に挿入したプローベから前立腺に超音波を照射し、早期の前立腺癌を治療する治療法です(保険適応外)。治療成績における現在のエビデンスについては、2006年版前立腺癌診療ガイドラインによると可能性を秘めた治療法の一つであるが,現状では長期成績,治療の評価方法などのエビデンスが不足しているため、推奨グレードはC(行うよう勧めるだけの根拠が明確でない)になっておりPSA再発の定義そのものも検討されていないとされています。  
   無治療経過観察 無治療経過観察
前立腺癌には、臨床的にあまり意義のない癌があります。前立腺癌の中には、非常にゆっくりと進む癌もあり、そのような癌では生命を脅かす状態になるまで何年もの年月がかかる場合もあります。一般的にGleasonスコアが6以下、PSAが20ng/ml以下、T1-2の場合には、根治療法を前提とした経過観察(PSAの定期的検査)も選択枝のひとつに考えられますが、期待される予後評価等、無治療経過観察には慎重な判断が必要と思われます。  
   前立腺がんの治療法選択 前立腺がんの治療法選択前立腺癌は病期によっては、複数の治療法の選択肢があり、治療法選択に影響を与える様々な因子を考慮する必要があります。その中でも、重要なものをご説明したいと思います。 1.遠隔転移(骨、リンパ節等)の有無 2.前立腺局所癌浸潤の有無 3.PSA値 4.癌細胞の悪性度 5.生検癌陽性率 6.年齢 全身状態、合併症、社会背景 それぞれについて下記に説明いたしします。 1. 遠隔転移(骨、リンパ節等)の有無 前立腺生検等にて前立腺癌が確定した場合、画像検査(CT、MRI、骨シンチグラフィー等)にて転移、浸潤の有無を調べます。遠隔転移がある場合、手術療法や放射線療法は局所的治療であって転移巣には効果がありません。したがって全身的治療であるホルモン療法が適応となります。 2. 前立腺がん局所浸潤の有無 前立腺の被膜を越えた浸潤がある場合、手術療法を行っても癌細胞すべてを取りきれるとは限りません。手術療法を行う場合、術後、癌の再発を念頭に入れた厳重なフォローが必要です。小線源療法は被膜外の癌には無効と考えられ、はっきりした浸潤がある場合は適応外となります。外照射は転移さえなければ局所浸潤があっても適応はあります。しかし浸潤の程度が強いほど再発率は高くなると考えられます。前立腺局所の評価はMRIで行われ、必要に応じて造影剤の注射を行った撮影が行われます。MRIの撮影方法の中でも、直腸内にコイルという検出器を挿入し、高分解能で撮影する方法が有用と考えられています。さらに通常のMRI画像だけではなく、MRスペクトロスコピーという分子イメージングの手法を用い、分子レベルで癌を診断しようという試みも行われています(図1)。 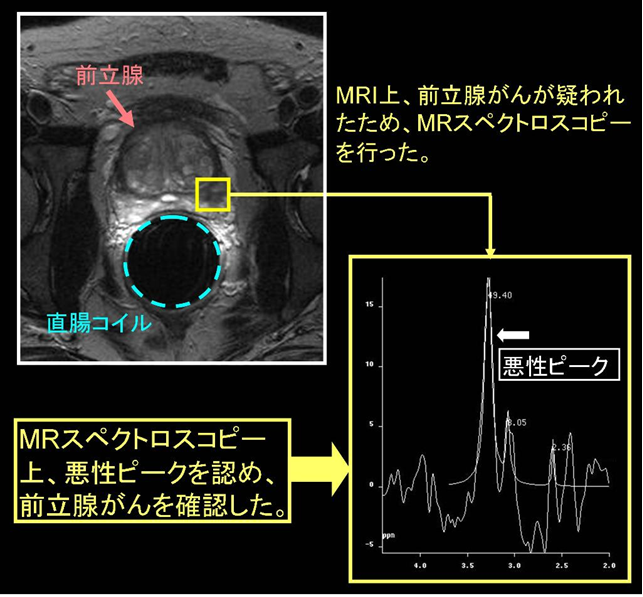 図1 MRスペクトロスコピーでは、分子レベルでの精査が可能である。
図1 MRスペクトロスコピーでは、分子レベルでの精査が可能である。
3. PSA値 治療前のPSA値が高い程、癌細胞の数が多いと考えられます。PSA値が極端に高い場合は癌の遠隔転移や局所浸潤が存在する可能性が高く、たとえ画像診断ではっきりとした転移、浸潤が確認されない場合でも小さな転移(micrometastasis)や浸潤(microinvasion)が懸念されます。したがって、PSA値が極端に高い場合は手術や放射線療法といった局所治療では再発率が高く、適応に制限があります。 なお、江戸川病院での正常値は、0~3.90 ng/mLに設定しております。 4. 癌細胞の悪性度 一口に前立腺がんといっても、癌細胞の性質は比較的「おとなしい」ものから非常に悪性度の高いものまで様々です。この悪性度は、生検(針を刺して組織の一部を採取する検査)の時に観察された癌細胞の形態をみて、病理学的(顕微鏡検査)に判断されます。具体的にはグリーソンスコア(GS)という数値であらわされ、2から10まで9段階で評価されます。2が最も悪性度が低く、10が最も悪性度の高い癌と考えられています。グリーソンスコアの低い癌は一般的に進行が遅く、転移や浸潤がおきにくいのですが、グリーソンスコアの高い癌は、比較的進行が速く、転移や浸潤をおこしやすい傾向があります。 5. 生検癌陽性率 前立腺生検時、癌が認められた標本の本数の割合です。この割合が大きいほど前立腺内での癌の大きさは大きいと考えられ、より進行している可能性が高くなります。 6. 年齢 全身状態、合併症、社会背景 早期の前立腺癌の場合、手術療法を行わなくても他の局所治療により、同等の治療効果が得られることが示されています。年齢や全身状態、合併症(心臓や脳血管障害など)の有無によっては、全身麻酔を必要とする治療を受けられないこともあります。各治療法の利点、欠点を総合的に考慮し、個々の患者様にとって最もよいと思われる治療法をお勧めしたいと考えています。  
|