|
 |
       |
|
|
『TOMOの会(患者会)』が実施した 「トモセラピー治療」に関するアンケート結果を公開しました。 「治療後のPSA推移、副作用、QOL、余病、再発・転移」 『TOMOの会(患者会)』が2013年10月実施 母数103人 【アンケート項目】 Q1:トモセラピー治療後の経過年数について Q2:トモセラピー治療後のPSAの推移状況について Q3:トモセラピー治療後の現在の副作用の有無(重複回答) Q3-A:「排尿関連」 Q3-B:「排便関連」 Q3-C:「下血関連」 Q3-D:「男性機能」 Q3-E:「その他」 Q4:全体的なQOLの変化について Q5:前立せん癌や放射線治療に関すると思われる余病がありますか? Q6:前立せん癌の再熱、再発、転移などがありますか? Q7:「TOMOの会(患者会)」に関するコメント <2014年6月18日更新>  
①前立腺癌の罹患数・罹患率(2005年) 42,997人・69.0/人口100,000人 ②前立腺癌の死亡数・死亡率(2008年) 9,989人・16.3/人口100,000人 ③前立腺癌に影響を及ぼす因子 年齢、人種、家族歴、居住地域など 前立腺がんの症状 前立腺がんの多くは、初期にはほとんど症状がありません。 進行すると排尿困難、夜間多尿、などの症状が出現しますが、前立腺肥大と似た症状のため発見が遅れることもあります。 前立腺がんのPSA検査 前立腺がんの早期発見に重要なのは、PSA検査と呼ばれる血液検査です。 前立腺がんが発生すると、大量のPSA(前立腺特異抗原)が血液中に流れ出ます。 PSAの数値が正常の値よりも高ければ、癌が疑われれます。 概ね4.0ng/mlを超えると、前立腺がんの可能性が高くなります。 また、PSAの数値が極端に高い場合は、癌の転移や局所浸潤がある場合が多いといえます。 この場合は、手術や放射線療法といった局治療に加え、全身に対する治療が必要になる場合もあります。 <年齢別PSA基準値 (前立腺癌PSA数値の見方)>
前立腺生検 細胞や組織の一部を採取し、顕微鏡でがん細胞の有無を診断します。 これにより前立腺がんの確定診断がなされます。 前立腺がんの病期 臨床病期判定は治療方針を決定し、さらに前立腺癌の予後を予測するうえで重要です。 TNM分類ではT(原発腫瘍)がどのくらいの大きさか、N(所属リンパ節)に転移しているかどうか、M(遠隔転移)が有るかどうかで分類されます。 
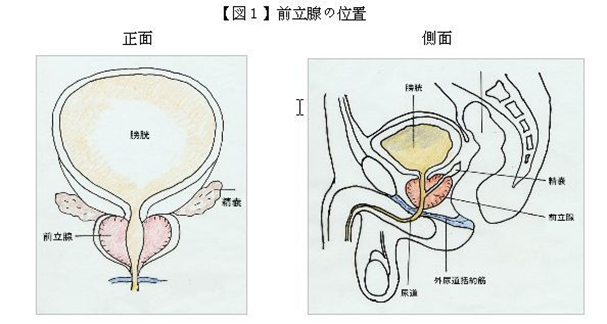
ロボットによる前立腺癌の摘出手術「ダヴィンチ」のご紹介 最新の前立腺癌ロボット手術「ダヴィンチ」とはアメリカで開発された手術を支援するロボットです。 ロボット手術ダヴィンチの費用・保険適応 ダヴィンチは、日本では2009年より医療機器として認可を受けました。2012年4月より、前立腺癌に対する手術のみ、保険医療として認められました。 ロボット手術ダヴィンチのメリット ダヴィンチが普及した理由は、安全性だけではありません。 ダヴィンチによる前立腺癌ロボット手術は出血量を極端に抑え、手術後の疼痛を軽減し、機能温存の向上や合併症リスクを大幅に回避できるなど、さまざまなメリットが評価されているからです。 ロボットによる前立腺がん摘出手術「ダヴィンチ」のご紹介は、こちらをクリックしてください。     前立腺とは 前立腺とは前立腺は男性にだけあり、恥骨の裏側で膀胱の下に位置し、その中を尿道が通っています(図1)。形は栗の実に似ており、主な働きは、精液の一部である前立腺液を分泌することです。 前立腺の内部は、尿道に接した移行域、中央の中心域、外側の辺縁域、そして前側にある前方線維筋性間質という4つの区域に分けられます。大きさは、正常大で上下径2~3cm・左右径約4cm・前後径約1.5cm・重さ約15gです。前立腺は、精巣や副腎からでる男性ホルモンの影響を受けています。
 
   前立腺がんとは -前立腺がんの症状- 前立腺がんとは -前立腺がんの症状-前立腺がんは欧米では男性の罹患(りかん)率第1位の癌であり、日本でも食事など生活様式の欧米化や高齢化に伴い、近年急速に増加しているがんです。年をとることによって多くなるがんであり、罹患率は65歳以上で増加します。 がんの多くは辺縁域から発生します。そのため、初期にはほとんど症状がありません。 進行すると排尿困難、頻尿、残尿感、夜間多尿、尿意切迫、下腹部不快感などの症状が出現しますが、前立腺肥大と似た症状のため発見が遅れることもまれではありません。さらに進行すると、骨やリンパ節に転移し、痛みや麻痺の原因になる場合もあります。 ①前立腺癌の罹患数・罹患率(2005年) 42,997人・69.0/人口100,000人 ②前立腺癌の死亡数・死亡率(2008年) 9,989人・16.3/人口100,000人 ③前立腺癌に影響を及ぼす因子 年齢、人種、家族歴、居住地域など  
   前立腺がんの検査とは -PSA検査・PSA基準値、直腸診、超音波、MRI検査、前立腺生検、グリーソン分類- 前立腺がんの検査とは -PSA検査・PSA基準値、直腸診、超音波、MRI検査、前立腺生検、グリーソン分類-1 PSA検査(血液検査) 前立腺がんの早期診断に重要なのは、PSA検査と呼ばれる血液検査です。 PSA(prostate specific antigenの略語:日本語では前立腺特異抗原)とは、前立腺に特異的なたんぱく質の一種です。PSAは健康な男性の血液中に存在していますが、前立腺がんが発生すると、大量のPSAが血液中に流れ出します。PSAの数値が正常の値よりも高ければ、癌が疑われることになり、PSAの数値が高くなるにつれて癌の確率も高くなっていきます。概ね4.0ng/mlを超えると、癌の可能性が高くなります。 また、治療前のPSAの数値が高い程、癌細胞の数が多いと考えられています。PSAの数値が極端に高い場合は、癌の転移や局所浸潤がある場合が多く、たとえ画像診断(MRI,骨シンチ、CTなど)ではっきりとした転移、浸潤が確認されない場合でも、小さな転移(micrometastasis)や浸潤(microinvasion)がある可能性が高くなります。したがって、PSAの数値が極端に高い場合は手術や放射線療法といった局治療に加え、全身に対する治療が必要になる場合もあります。 ★ 年齢別PSA基準値 (前立腺癌PSA数値の見方)
2 直腸診、超音波、MRI検査 PSA値に異常がある場合に、直腸診、超音波、MRI等の検査を行います。
3 前立腺生検 上記1、2の検査等で異常が認められる場合に行います。細胞や組織の一部を採取し、顕微鏡でがん細胞の有無を診断します。これにより前立腺がんの確定診断がなされます。 また、一口に前立腺癌といっても、癌細胞の性質は比較的おとなしいものから、非常に活発なものまで様々です。この悪性度の分類も顕微鏡で前立腺がんの細胞の形態をみることによって、判断されます。具体的にはグリーソンスコア(GS)という数値であらわされます。グリーソンスコアが高いほど悪性度が高く、グリーソンスコアが低いほど悪性度が低くおとなしい癌と診断されます。 *グリーソン分類* 1966年Dr. Donald F Gleasonが前立腺がん症例から考案した前立腺がん分化度分類であり、前立腺がんに見られる組織学的形態を1から5のPattern(grade)に分類したものを基本とし、がん巣内の面積上最も多いものを第1パターン、次に多いものを第2パターンとしてその合計によってグリーソンスコア(GS)を算出します。  
   前立腺がんの病期診断 前立腺がんの病期診断前立腺生検により前立腺癌と診断されましたら、癌がどれくらい広がっているかを判断するため、画像診断を行ないます。この病期診断は治療方針を左右するため、出来る限り正確に病期診断を行なう必要があります。
 
   前立腺がんの病期、前立腺がんのステージ分類 前立腺がんの病期、前立腺がんのステージ分類臨床病期判定は治療方針を決定し、さらに前立腺癌の予後を予測するうえで重要です。 まずは病期分類(TNM分類)についての一覧表です。TNM分類ではT(原発腫瘍:tumor)がどのくらいの大きさか、N(所属リンパ節:lymph nodes)に転移しているかどうか、M(遠隔転移:metastasis)が有るかどうかで分類されます。
上記の分類法を総合して、がんの進行度と広がりを一度に表したものを、ステージ分類と呼びます。 ★ステージ分類表
Ⅲ期では通常手術は適応とならず、放射線治療が第1選択となります。 Ⅰ・Ⅱ期では「手術と放射線治療の治療成績は同等」というのが世界的に共通の見解です。  
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||